[헬스코리아뉴스 / 이동근 기자] 미용·성형 등을 제외한 의학적 필요성이 있는 모든 비급여가 건강보험으로 편입된다.
보건복지부는 9일 비급여 해소 및 발생 차단 추진에 대한 내용을 담은 ‘건강보험 보장성 강화대책’을 발표했다. MRI, 초음파 등 치료에 필수적 비급여는 모두 급여 또는 예비급여를 통해 급여화하고 미용·성형 등 치료와 무관한 경우에만 비급여로 남기겠다는 것이다.
비용 효과성이 떨어지는 비급여는 예비급여를 일단 적용, 본인부담률을 30~90%까지 차등 적용한 뒤, 3~5년 후 평가해서 급여 여부를 결정한다.
즉, 일부 항목에 대해 선별적 급여화하고, 나머지는 전액 본인부담하는 현행 비급여 전환방식을 치료적 비급여 전면 급여 혹은 예비급여화하고, 환자는 진료비 중 50~90%를 본인부담(선별된 약제는 30~90%)하도록 하겠다는 것이다.
복지부 관계자는 “대책 이행에 필요한 총 재정소요는 2017년 하반기부터 2022년까지 총 30조6000원”이라며 “재원 조달을 위해 20조원의 누적적립금 활용 및 2017년 기준 6.9조원 규모인 건강보험 국고지원의 지속적 확대를 추진하고, 보험료 부과기반 확대를 통해 보험수입을 확충하면서, 재정누수를 막기 위한 제도 개선도 동시에 추진할 예정”이라고 설명했다.
이 관계자는 “보험료율 인상도 과거 10년간의 평균 수준에서 관리해 나갈 계획”이라며 “보장성 강화 대책 이행 후에도 약 10조원 규모의 적립금을 유지하도록 할 것”이라고 덧붙였다.
신의료기술평가 대신 의료기술평가 시행
비용효과성 떨어지면 실손보험에서도 퇴출
신의료기술평가는 의료기술평가로 개편한 뒤 이미 진입한 급여까지 사후관리한다. 평가결과 안전성이 없거나 유효성이 현저히 떨어지는 경우 실손의료보험 보장범위에서도 제외할 것을 권고한다.
예비급여 추진 대상은 약 3800개이며, 2022년까지 모두 급여, 또는 예비급여로 분류할 계획이다. 기준 비급여의 횟수·개수 제한은 2018년까지, MRI·초음파는 별도 로드맵을 수립해서 2020년까지 해소하는 것이 목적이다.
급여가 남용되지 않도록 심사체계 개편방안도 마련한다. 새 심사체계는 건별 심사에서 기관 총량심사로 전환된다.
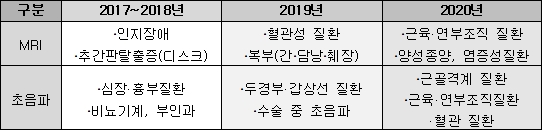
비급여의 급여 등재는 우선순위 및 2014~2018년 보장성 강화계획 등을 감안해 단계별로 추진한다.
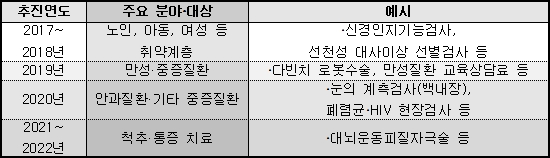
다만, 약제는 약가협상 절차가 필요한 특성 등을 고려하여 현재의 선별등재(positive) 방식을 유지하되, 환자의 본인부담률을 차등 적용하는 선별급여를 도입한다.
복지부 관계자는 “우선 건강보험에 등재는 되었으나 적용 범위(대상질환, 횟수 등)에 제한이 있어 비급여(전액본인부담) 부담을 발생시키는 의약품을 대상으로 급여 확대 실시할 예정”이라며 “고가의 중증 신약의 경우는 협상력 약화 등의 부작용을 방지할 수 있는 방안을 마련한 후 추진할 것”이라고 설명했다.
생애주기별 한방의료 서비스는 예비급여 등을 통해 건강보험 적용을 확대할 예정이다.